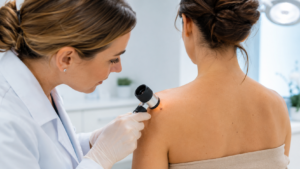
Melanoma: o câncer de pele mais agressivo e como diferenciá-lo de outros tumores cutâneos
O câncer de pele é o tipo de câncer mais comum no mundo e pode ser dividido em dois grandes grupos: melanoma e câncer de
CRM 52-98074-9 – RQE 35809
Ênfase em Cirurgia Gastrointestinal, Ginecológica e Câncer de Pele. Especialista em Cirurgia Oncológica pelo AC Camargo Câncer Center – São Paulo. Especialista em Cirurgia Geral pela Universidade Federal do Estado do Rio de Janeiro. Membro da Sociedade Brasileira de Cirurgia Oncológica SBCO.

CRM 52-98074-9 – RQE 35809
“Ser médico é cuidar, ajudar pessoas e famílias. Missão que me motiva diariamente. Acolher, entender, respeitar e de forma conjunta estabelecer o melhor tratamento baseando-se na ciência e na individualidade de cada pessoa. Escolhi a cirurgia oncológica para poder exercer o meu melhor na medicina.”
Dr. Felipe Conde Pereira Neves
Utilizando técnicas de videolaparoscopia e cirurgia robótica, o Dr. Felipe Conde realiza procedimentos do trato gastrointestinal, ginecológico, de pele e do peritônio com alta precisão, menor sangramento e redução do tempo de internação, mantendo o foco na segurança e na qualidade de vida do paciente.
ET de Varginha
Saiba quando agendar uma consulta com um Cirurgião Oncológico.
Os cálculos biliares, popularmente conhecidos como pedras na vesícula, surgem através da alteração na composição da bile. As pedras bloqueiam o esvaziamento da vesícula, causando alguns sintomas como: náuseas, vômitos, desconforto abdominal, cólicas e dores. E também, podem obstruir totalmente causando uma inflamação chamada de colecistite, onde deve ser operada de urgência. Quando são pedras pequenas, podem migrar para o ducto pancreático e causar pancreatite aguda. A retirada da vesícula se faz de forma segura por técnica minimamente invasiva, via laparoscópica.
O câncer de cólon e reto pode atingir homens e mulheres, geralmente por volta dos 50 anos de idade. É o terceiro mais comum no Brasil. Os carcinomas de cólon tem origem em pólipos adenomatosos que sofrem mutação e se transformam em câncer. Por isso, devem ser rastreados através das colonoscopias, em homens e mulheres, após os 45 anos. Na colonoscopia é possível fazer a retirada dos pólipos evitando a progressão para um câncer. Sinais e sintomas como dor abdominal, anemia, perda de peso, cólicas, sangramento retal ou nas fezes, distensão abdominal e falta de apetite, podem ser sinais e sintomas dos tumores colorretais.
O diagnóstico é realizado após a biópsia, necessitando dos exames de imagem (tomografias e ressonância) para completar o estadiamento. O tratamento cirúrgico dependerá da localização e do tamanho do tumor. Na maioria dos casos, é possível retirar a parte afetada do intestino com os gânglios linfáticos próximos e fazer a anastomose primária, sem uso de ostomias. A cirurgia para a retirada do tumor tem papel fundamental no tratamento e cura, sendo realizada na maioria das vezes por videolaparoscopia e/ou robótica. A quimioterapia, radioterapia, imunoterapia e terapia alvo, podem ser utilizadas na neoadjuvância ou adjuvância, para o tratamento completo.
O câncer de estômago atinge mais os homens, por volta dos 60-70 anos. No Brasil, é o quarto tipo mais frequente entre homens e o sexto entre as mulheres. O tipo histológico adenocarcinoma é o mais comum, cerca de 95% dos casos. Existem outros tipos de tumores como: linfomas, sarcomas e o GIST. Seu desenvolvimento está fortemente associado a alguns fatores de alimentação, nutrição, tabagismo, obesidade, infecção por Helicobacter pylori, consumo excessivo de álcool, de sal, e conservados, aumentam o risco de desenvolvimento. O refluxo gastroesofágico pode levar ao desenvolvimento do esôfago de Barrett, que é reconhecido como um potencial agente precursor de câncer gástrico (região da cárdia) e do adenocarcinoma esofágico. O câncer gástrico pode ser assintomático em um estágio inicial ou pela presença de sintomas vagos e inespecíficos, o que contribui para o seu diagnóstico tardio.
Com a evolução da doença, pode apresentar diversos sintomas, como: perda de peso, dor abdominal, ascite, anemia e vômitos. A escolha do tratamento dependerá muito do estadiamento da doença no momento do diagnóstico, além de outros fatores como idade, o tipo de tumor, as chances de cura da doença, o estado geral de saúde. A cirurgia é a terapêutica de escolha para casos em que o tumor está restrito ao estômago e a gânglios linfáticos adjacentes. Dessa forma, pode ser indicada em diversos estágios, sendo realizada por gastrectomia total, parcial ou ressecção endoscópica. Na maioria dos casos, objetiva remover o tumor, a margem de segurança e os linfonodos próximos. O tratamento cirúrgico pode ser feito por cirurgia convencional, laparoscópica ou robótica. Outros tipos de tratamentos são importantes antes e/ou após a cirurgia, como: quimioterapia, imunoterapia e terapia alvo.
O melanoma é uma doença caracterizada pela formação de células malignas a partir dos melanócitos (células que dão cor à pele). É o tipo de câncer de pele mais grave, devido a sua alta possibilidade de provocar metástase (disseminação para outros órgãos). A maioria dos melanócitos está na pele, e o melanoma pode ocorrer em qualquer local da superfície cutânea. Pode se desenvolver a partir de um sinal comum ou nevo atípico, e também em área da pele aparentemente normal. Além disso, o melanoma também pode se desenvolver no olho, no trato digestivo e em outras áreas do corpo. Uma pessoa com mais de50 pintas tem mais chance de desenvolver o melanoma. Muitas vezes, o primeiro sinal do melanoma é a mudança na forma, cor, tamanho ou a sensibilidade de uma pinta existente. O número de novos casos de melanoma vem aumentando nos últimos 40 anos. O Brasil registra anualmente 5.560 novos casos da doença.
Exposição à luz solar, pele clara, histórico pessoal e familiar, bronzeamento artificial, são fatores de risco. O diagnóstico é feito através do exame dermatológico onde é realizada a biópsia para confirmar a suspeita. Através da biópsia será avaliada algumas características, dentre elas o índice de Breslow (mede em milímetros a espessura do tumor) que irá indicar, ou não, a pesquisa do linfonodo sentinela. Exames de imagem, como Tomografias e PET-CT, são importantes para o estadiamento. A cirurgia tem o papel importante no diagnóstico e tratamento, melanomas em estágios iniciais são curáveis somente com a cirurgia. Outros tratamentos podem ser necessários como: imunoterapia, terapia-alvo, quimioterapia e radioterapia.
É o câncer mais comum no Brasil, corresponde a cerca de 30% dos casos. A principal causa é a exposição excessiva ao sol. Mais comum em pessoas com mais de 40 anos, pele clara, com história pessoal ou familiar. São lesões cutâneas que mudam de cor, crescem, coçam, sangram, aumentam o tamanho e tem dificuldade na cicatrização. Os mais comuns são: Carcinoma basocelular (CBC) e Carcinoma espinocelular (CEC). Consultas de rotina com dermatologistas são importantes para o diagnóstico. O Tratamento padrão é a cirurgia, onde é necessário realizar a excisão do tumor com margem de segurança, e a cura ocorre na maior parte dos casos.
O câncer de endométrio é a 7ª causa de câncer no mundo. Usualmente acomete mulheres na pós-menopausa e com idade média de 60 anos. Cerca de 20% dos casos são diagnosticados em mulheres entre40 e 50 anos. O principal fator de risco para desenvolver o câncer de endométrio é a exposição contínua do endométrio ao hormônio estrogênio. A obesidade é importante fator, tornando o câncer de endométrio uma das principais neoplasias relacionadas à obesidade. Sangramento vaginal após a menopausa é o principal sintoma. Dor na pelve, massa abdominal e perda de peso podem estar associados. O diagnóstico é feito através de biópsia, e o principal método é a histeroscopia. Necessitando de tomografias e ressonância para o estadiamento completo. A cirurgia para retirada do útero e dos anexos é o tratamento padrão, a retirada dos gânglios regionais são importantes para o estadiamento. Cirurgia é realizada por videolaparoscopia ou robótica. Nos casos iniciais a cura é elevada, nos estágios mais avançados pode haver a necessidade da radioterapia, braquiterapia e quimioterapia.
O câncer do colo do útero, é causado pela infecção genital persistente por alguns tipos do Papilomavírus Humano - HPV, sendo o HPV-16 e o HPV-18, responsáveis por cerca de 70% dos casos. Estima-se que cerca de 80% das mulheres sexualmente ativas irão adquiri-la ao longo de suas vidas. Grande parte dos casos a infecção pelo HPV é transitória e regride espontaneamente, entre seis meses a dois anos após a exposição. Fatores ligados à imunidade, tabagismo, genética e ao comportamento sexual parecem influenciar os mecanismos que determinam a regressão ou a persistência da infecção. O método principal para o rastreamento do câncer do colo do útero é o de Papanicolaou (citopatológico). A colposcopia permite visualizar a vagina e o colo de útero com intuito de identificar e biopsiar as lesões suspeitas.
Em fases iniciais, o câncer do colo do útero pode não apresentar sintomas. Em fases mais avançadas, pode causar sangramento vaginal anormal, secreção vaginal anormal (em quantidade, cor e odor), dor pélvica, desconforto ou sangramento durante às relações sexuais e alterações urinárias ou intestinais. Se confirmada a presença de lesão precursora, ela poderá ser tratada com um procedimento simples chamado conização, onde é retirada uma parte do colo uterino, por meio de uma eletrocirurgia. O tipo de tratamento sempre dependerá do estadiamento. Em estágios iniciais a retirada total do útero e gânglios regionais podem levar a cura. Em estágios mais avançados a utilização da radioterapia e quimioterapia são necessárias, e também podem curar.
Mioma é um nódulo benigno cresce no útero de mulheres na idade reprodutiva em resposta ao estímulo do estrogênio. É formado predominantemente por fibras musculares semelhantes às do útero e tem fator genético associado. Os miomas podem se desenvolver em qualquer parte do útero: na região mais externa (miomas subserosos), no meio da parede do útero (intramurais), e aqueles que se desenvolvem na parte mais central, próximo ao endométrio (submucosos). Os sintomas variam de acordo com a localização e tamanho. Os pequenos muitas vezes são assintomáticos, mas quanto maiores ou mais próximos ao endométrio, causam menstruações irregulares, hemorragias com consequente anemia, cólica, dor as relações sexuais, aumento do volume abdominal, e até alterações do hábito intestinal e urinário. Outro sintoma dos miomas é a dificuldade para engravidar. Na gestação, os miomas podem levar ao abortamento, parto prematuro e até interferirem na evolução de um parto normal.
Os miomas não se transformam em câncer. Os nódulos malignos da parede do útero, chamados sarcomas, são raros, mas podem ser parecidos com os miomas, por isso, sempre é importante fazer exames de imagem. Pode-se suspeitar de malignidade quando crescem rapidamente, os limites são mal definidos e quando há captação de contraste na Ressonância Magnética. A suspeita de mioma pode ser feita pelo exame ginecológico e pelas queixas da paciente, mas o diagnóstico deve ser confirmado por Ultrassonografia ou Ressonância Magnética. A indicação de tratamento depende de vários fatores como idade da mulher, número de filhos, desejo de gestação, sintomas, tamanho e localização. O tratamento cirúrgico pode ser feito por cirurgia convencional, laparoscópica ou robótica.
Os cistos ovarianos são bolsas repletas de líquido que se formam no ovário. São mais comuns em mulheres em idade fértil e normalmente representa uma condição benigna, regredindo espontaneamente. Na maioria dos casos, os cistos não geram sintomas e são detectados durante check-ups periódicos. No entanto, quando ocorrem sintomas, eles geralmente envolvem dor ou pressão na parte inferior do abdome. Em alguns casos podem romper e sangrar. Pacientes com sintomas, cistos com mais de 5 centímetros de diâmetro ou alterações para suspeita oncológica devem ser operados. Existem outros cistos ovarianos que são chamados de cistos complexos. Se formam como resultado do crescimento celular anormal. Os mais comuns são:
- Cisto dermóide (teratoma): os cistos dermóides consistem em células que compõem todos os tipos de tecido do corpo humano, desde pele, cabelo, dentes e até tecido cerebral;
- Endometrioma: às vezes, os cistos ovarianos também podem ser causados por uma condição subjacente, como a endometriose e são chamados de endometrioma;
- Câncer. Esses cistos devem ser operados. O tratamento cirúrgico pode ser feito por cirurgia convencional, laparoscópica ou robótica.
O câncer de ovário é a segunda neoplasia ginecológica mais comum. A maior parte das neoplasias ovarianas (95%) é derivada das células epiteliais(que cobrem a superfície externa do ovário). O restante provém de células germinativas (que formam os óvulos) e células estromais (que produzem a maior parte dos hormônios femininos). O câncer de ovário é silencioso, demora a apresentar sintomas e pode se desenvolver antes de ser detectado. Por isso, cerca de 90% dos casos têm o diagnóstico quando a doença já está avançada. Cerca de 10% dos casos têm um componente genético, mulheres com história familiar de câncer de ovário, especialmente em parentes de primeiro grau, e aquelas com predisposição herdada para câncer de ovário, como mutação nos genes BRCA 1 ou BRCA 2, possuem risco elevado de desenvolvimento de câncer de ovário. Em fase inicial, o câncer de ovário não causa sintomas específicos. À medida que o tumor cresce, pode causar pressão, dor ou distensão abdominal, dor nas costas ou pernas; náusea, indigestão, gases, prisão de ventre, diarreia, falta de apetite, desejo de urinar com mais frequência, cansaço constante, ascite e/ou massa palpável no abdome.
Os estudos de imagem, como: ultrassonografia, tomografia computadorizada, ressonância magnética e exames laboratoriais para avaliar os marcadores tumorais (CA 125, CEA, Beta-hCG, Alfa-fetoproteína), são importantes para o diagnóstico. A doença pode ser tratada com cirurgia e quimioterapia. A escolha vai depender, do tipo histológico, da extensão da doença, da idade, das condições clínicas da paciente e se o tumor é inicial ou recorrente. Idealmente a cirurgia é o procedimento inicial, mas ela está indicada apenas quando é possível a ressecção de todo o tumor. Quando não é possível a ressecção completa, o tratamento indicado é a quimioterapia neo adjuvante (antes da cirurgia), onde é esperada uma boa resposta, uma diminuição do tumor. Se houver resposta, a cirurgia é indicada, chamada de cirurgia citor redutora. Esta cirurgia tem um papel fundamental para a sobrevida, é necessária a retirada de todos os focos de tumor no abdome, podendo ter que retirar outros órgãos como: o intestino, estômago, peritônio, dentre outros. A quimioterapia, imunoterapia e terapia alvo, podem ser empregadas antes e após a cirurgia.
A palavra câncer vem do grego karkínos, que quer dizer caranguejo, e foi utilizada pela primeira vez por Hipócrates, o pai da medicina, que viveu entre 460 e 377 a.C. Atualmente, câncer é o nome geral dado a um conjunto de mais de 100 doenças, que têm em comum o crescimento desordenado de células, que tendem a invadir tecidos e órgãos vizinhos. As células normais que formam os tecidos do corpo humano são capazes de se multiplicar por meio de um processo contínuo. A maioria das células normais cresce, multiplica-se e morre de maneira ordenada. O crescimento das células cancerosas é diferente do crescimento das células normais. As células cancerosas, em vez de morrerem, continuam crescendo incontrolavelmente, formando outras novas células anormais de forma rápida, agressiva e incontrolável, espalhando-se para outras regiões do corpo. O câncer não invasivo ou carcinoma in situ é o primeiro estágio em que o câncer pode ser classificado. Nesse estágio (in situ), as células cancerosas estão somente na camada de tecido na qual se desenvolveram e ainda não se espalharam para outras camadas do órgão de origem. A maioria dos cânceres in situ é curável se for tratada antes de progredir para a fase de câncer invasivo. No câncer invasivo, as células cancerosas invadem outras camadas celulares do órgão, ganham a corrente sanguínea ou linfática e têm a capacidade de se disseminar para outras partes do corpo. Essa capacidade de invasão e disseminação que os tumores malignos apresentam de produzir outros tumores, em outras partes do corpo, a partir de um já existente, é a principal característica do câncer. Esses novos focos de doença são chamados de metástases.
O peritônio é uma membrana que reveste internamente o abdome e a maioria dos órgãos intra-abdominais. É foco comum de metástases de tumores de ovário, apêndice, cólon e estômago, mas também pode dar origem a tumores primários, como o mesotelioma. No caso da carcinomatose peritoneal por metástase, a fonte primária deve ser estabelecida para que a abordagem seja definida. Nestes casos, alguns pacientes podem ser selecionados para a cirurgia citorredutora, onde toda a doença deve ser retirada, associada ou não a hiper termo quimioterapia (HIPEC), onde o cirurgião aplica quimioterapia intraperitoneal durante a cirurgia. Este método de tratamento deve ser muito bem indicado, uma vez que nem todos os pacientes se beneficiarão e riscos podem estar incluídos. No caso do mesotelioma, onde o foco primário da doença é o peritônio, a melhor abordagem é a citorredução associada à hiper termo quimioterapia. Esse procedimento deve ser realizado por profissional treinado, e em local capacitado.
O tumor estromal gastrointestinal, mais conhecido pela sigla GIST, é um tipo de sarcoma. São tumores raros, correspondendo a 1% de todos os cânceres do trato gastrointestinal. Eles surgem das células de Cajal, que compõem a musculatura do gastrointestinal. Os tumores estromais gastrointestinais (GISTs) podem surgir ao longo de todo o trato gastrointestinal, entretanto, são mais frequentemente observados no estômago (60%) e no intestino delgado (30%). Eles são tumores de crescimento lento, mas frequentemente, em 50% dos casos, metástases são evidenciadas no diagnóstico. Os sintomas geralmente são inespecíficos, tais como saciedade precoce, dor de estômago ou abdominal, além de distensão, mas na maioria das vezes, cerca de 60% dos casos, são assintomáticos. A suspeita de GIST decorre da investigação dos sintomas apresentados, associados aos exames de imagem. Porém, a confirmação é realizada por meio de biópsia ou cirurgia, sendo mandatória para a confirmação e a programação do tratamento. Não raro, os pacientes descobrem o tumor por acaso, em exames de rotina ou cirurgias por outros motivos. O tratamento da doença ressecável é a cirurgia, seguida de complementação com imatinibe. Na doença metastática ou irressecável, o tratamento inicial de escolha é o sistêmico também com imatinibe. No caso de progressão de doença, há outras possibilidades de tratamento como dosagem maior de imatinibe, ou outras medicações com alvo moleculares.
O câncer de pâncreas é uma doença originada a partir da formação anormal e descontrolada de células. No Brasil, o câncer de pâncreas representa cerca de 2% de todos os tipos de tumores diagnosticados. Raros antes dos 30 anos, os tumores desse tipo tornam-se mais comuns a partir dos 60 anos. A incidência é maior no sexo masculino. O tipo mais comum de tumor de pâncreas é o adenocarcinoma, que se origina no tecido glandular. Ele representa até 95% das lesões diagnosticadas. Os outros 5% são os tumores neuroendócrinos, formados nas células que produzem os hormônios. É uma doença mais agressiva e de difícil detecção. O desenvolvimento dos tumores de pâncreas está associado a alguns fatores de risco. Os principais são: tabagismo, consumo crônico de álcool, diabetes, pancreatite crônica e algumas síndromes genéticas, como neoplasia endócrina múltipla tipo 1, síndrome de vonHippel-Lindau, polipose adenomatosa familiar e mutações do gene BRCA (também associado aos cânceres de mama e ovário). Na maioria dos casos, o câncer de pâncreas se desenvolve de forma silenciosa, o que dificulta sua detecção em estágios mais precoces. Quando aparecem, os sintomas costumam ser inespecíficos, os mais comuns são: Perda de peso, diminuição do apetite, cansaço (fadiga), dor abdominal, dor nas costas, icterícia (quadro caracterizado pela cor amarela na pele e na parte branca dos olhos, urina escurecida e fezes esbranquiçadas). Considerado um tumor agressivo, o câncer de pâncreas exige abordagem multidisciplinar de uma equipe especializada. O tratamento varia de acordo com o estágio da doença.
Quando o tumor é classificado como ressecável, isto é, passível de ser operado, este é o procedimento mais indicado. O tipo de intervenção dependerá da localização e extensão do tumor. A mais comum é a Gastroduodenopancreatectomia (cirurgia de Whipple), um procedimento complexo, recomendado para tumores da cabeça do pâncreas. Ele envolve a extração da cabeça do pâncreas, de parte do estômago, duodeno e da vesícula biliar. Quando o tumor se encontra no corpo ou na cauda pancreática, pode ser feita uma cirurgia menor chamada de pancreatectomia corpo-caudal, onde é retirado somente uma parte do pâncreas. Podendo ser feita por videolaparoscopia ou via robótica. Em alguns casos de cânceres inicialmente considerados irressecáveis (não podem ser removidos por cirurgia), o médico poderá indicar a quimioterapia pré-operatória, neste caso visando reduzir o tamanho do tumor e viabilizar o procedimento cirúrgico com objetivo curativo. Na fase metastática (quando o câncer já se espalhou para outras partes do corpo), o tratamento é feito com quimioterapia paliativa e, quando necessário, cirurgia paliativa para desobstruir a drenagem da bile devido à compressão pelo tumor. Nos casos em que o tumor impede a passagem do alimento, pode ser feita uma cirurgia para reconstruir o trânsito intestinal (ou desviá-lo), possibilitando a alimentação adequada do paciente.
São tumores císticos raros que se formam dentro do pâncreas, e que possuem comunicação com os ductos do pâncreas. São subdivididos em dois tipos, de acordo com a comunicação com o ducto pancreático principal ou secundário. Em alguns casos podem afetar ambos os ductos principal e secundário, sendo chamado de misto. São tumores produtores de mucina, associado ao desenvolvimento de carcinoma pancreático. Afetam ambos os sexos, com um pico de incidência aos 50 anos de idade. Não possuem sintomas específicos, quando presentes são: náuseas, vômitos, dor nas costas, dor abdominal e pancreatite. O IPMN de ducto principal pode afetar o ducto de forma segmentar ou difusa, e tem um maior risco de malignidade. O IPMN de ducto secundário pode se desenvolver em qualquer parte do pâncreas e o risco de malignização é menor. A detecção de fatores de risco para IPMN-DS ainda é um desafio para os vários consensos e guidelines disponíveis sobre esse tema. Todos, no entanto, são unânimes em considerar o tamanho > 3 cm, espessamento da parede do cisto ou aparecimento de nódulos murais, ou vegetações dentro dos cistos, dilatação do Wirsung > 5 mm, pancreatite ou icterícia, interrupção abrupta do DP, aumento do CA 19-9, como fatores preocupantes para o desenvolvimento de neoplasias.
O crescimento dos IPMN é considerado como situação de risco para malignidade. O risco de malignização para IPMN de ducto principal pode chegar a 70%. Para IPMN de ducto secundário; 3 cm o risco de malignização pode chegar a 50%, e para; 2 cm, é mais raro. O diagnóstico pode ser feito por vários métodos. A Tomografia Computadorizada é o mais utilizado e pode mostrar características do cisto e dos ductos pancreáticos. A CPRE pode mostrar a secreção de mucina pela papilla duodenal, a anatomia do sistema ductal e seus cistos. Ressonância Magnética com Colangio RNM pode mostrar anatomicamente o mesmo que a CPRE mas de forma menos invasiva. A Ecoendoscopia é o método mais sensível porque além de visualizar a anatomia pode realizar biópsias. O tratamento é cirúrgico, realiza-se a ressecção da região acometida do pâncreas, com margem de segurança, podendo ser realizada por videolaparoscopia ou robótica. O prognóstico após a ressecção adequada é excelente, podendo atingir a cura.

O número de casos de câncer aumentará 77% até 2050, segundo Organização Mundial da Saúde. O aumento reflete o envelhecimento, crescimento populacional, exposição a fatores de risco, como: poluição atmosférica, vírus, radiação UV, obesidade, álcool e tabagismo.
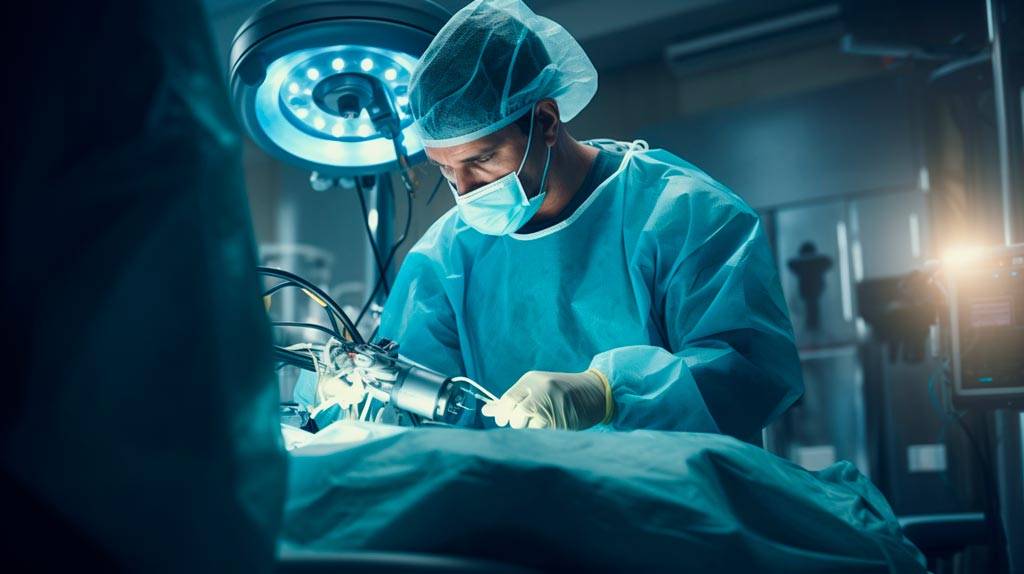
Realizada por Videolaparoscopia ou via Robótica, esta modalidade utiliza o suporte tecnológico para realizar a ressecção dos tumores através de pequenas incisões, diminuindo os cicatrizes e acelerando a recuperação cirúrgica.
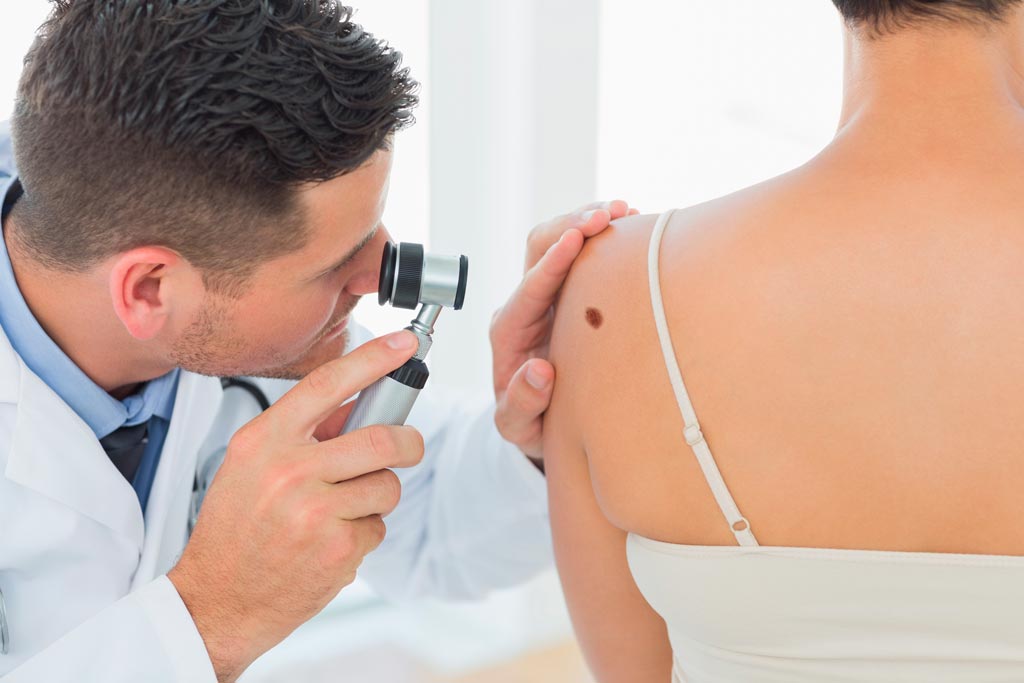
Alguns tumores cutâneos, como o Melanoma, dependendo do seu Breslow (tamanho no histopatológico), necessita da pesquisa dos linfonodos sentinelas para estadiamento. Exame realizado para mapear o linfonodo que faz a drenagem do tumor. Pode ser realizado com azul patente ou pela linfocintilografia com radiofármaco.
A hipertermoquimioterapia (HIPEC), é uma modalidade de tratamento oncológico onde o cirurgião aplica quimioterapia intraperitoneal durante a cirurgia citorredutora. Realizada em casos de Mesotelioma (tumor primário do peritônio) e Tumores do apêndice como pseudomixoma peritoneal.
A cirurgia citorredutora significa a ressecção do tumor com a retirada de todos os focos que estão dentro da cavidade abdominal, metástases peritoniais, onde o objetivo é deixar o abdome sem nenhum foco de tumor visível – R0. Indicada mais comumente em Tumores de Ovário, Apêndice e Mesotelioma, e em casos selecionados de Tumores dos Cólons/Reto e Estômago.

Minha equipe é composta por cirurgiões oncológicos.
CRM 52-98074-9 – RQE 35809
– Especialista em Cirurgia Oncológica pelo AC Camargo Câncer Center – São Paulo
– Especialista em Cirurgia Geral pela Universidade Federal do Estado do Rio de Janeiro
– Membro titular da Sociedade Brasileira de Cirurgia Oncológica
– Certificação em Cirurgia Robótica

Bradesco Saúde, Omint, Sul America, Allianz Saúde, Porto Seguro, CASSI, Petrobras, Banco Central, Eletros-Saúde, AMAFRERJ, BNDS – FAPES,
Mediservice, CAMPERJ – RJ, Mutua – RJ, Real Grandeza, Vale, dentre outros aceitos na Rede D’or.

O câncer de pele é o tipo de câncer mais comum no mundo e pode ser dividido em dois grandes grupos: melanoma e câncer de
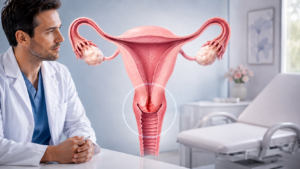
O colo do útero é uma área de extrema importância para a saúde feminina e pode apresentar diferentes alterações celulares ao longo da vida. Algumas

O câncer de estômago, também chamado de câncer gástrico, é uma doença que se desenvolve a partir do crescimento anormal de células na parede do
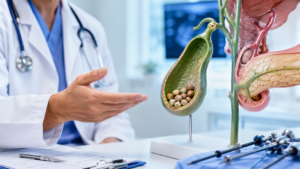
Entenda o que são cálculos biliares Os cálculos biliares, popularmente conhecidos como “pedras na vesícula”, são formações sólidas que surgem dentro da vesícula biliar, um
O câncer de pâncreas é conhecido por ser uma das doenças mais desafiadoras e sérias de se detectar em seus estágios iniciais, o que contribui

O câncer colorretal é o nome dado aos tumores que se desenvolvem no intestino grosso, especialmente no cólon e no reto. Trata-se de uma das